
点击蓝字 了解更多精彩

摘
要
恶性胸腔积液(Malignant pleural effusion, MPE)是指原发恶性肿瘤或其他恶性肿瘤转移到胸膜引起的胸腔积液,MPE患者预后较差。中华医学会呼吸分会胸膜纵隔病组(筹备组)组织相关领域专家,对MPE治疗相关临床问题进行总结筛选,进行证据检索和评价,并结合国内临床实践。经过多次会议的讨论和修订,形成了建议。这一共识适用于各种恶性肿瘤引起的MPE,恶性胸膜间皮瘤除外,年龄≥18岁。共识分为四章:MPE的发病机制、MPE的预后评估、局部胸部治疗和MPE的全身抗肿瘤治疗。
这项协商一致意见的主要建议如下:
1. MPE的预后评价对制定治疗方案有参考价值。建议结合患者身体状况评分、肿瘤类型、实验室指标综合评价患者预后。
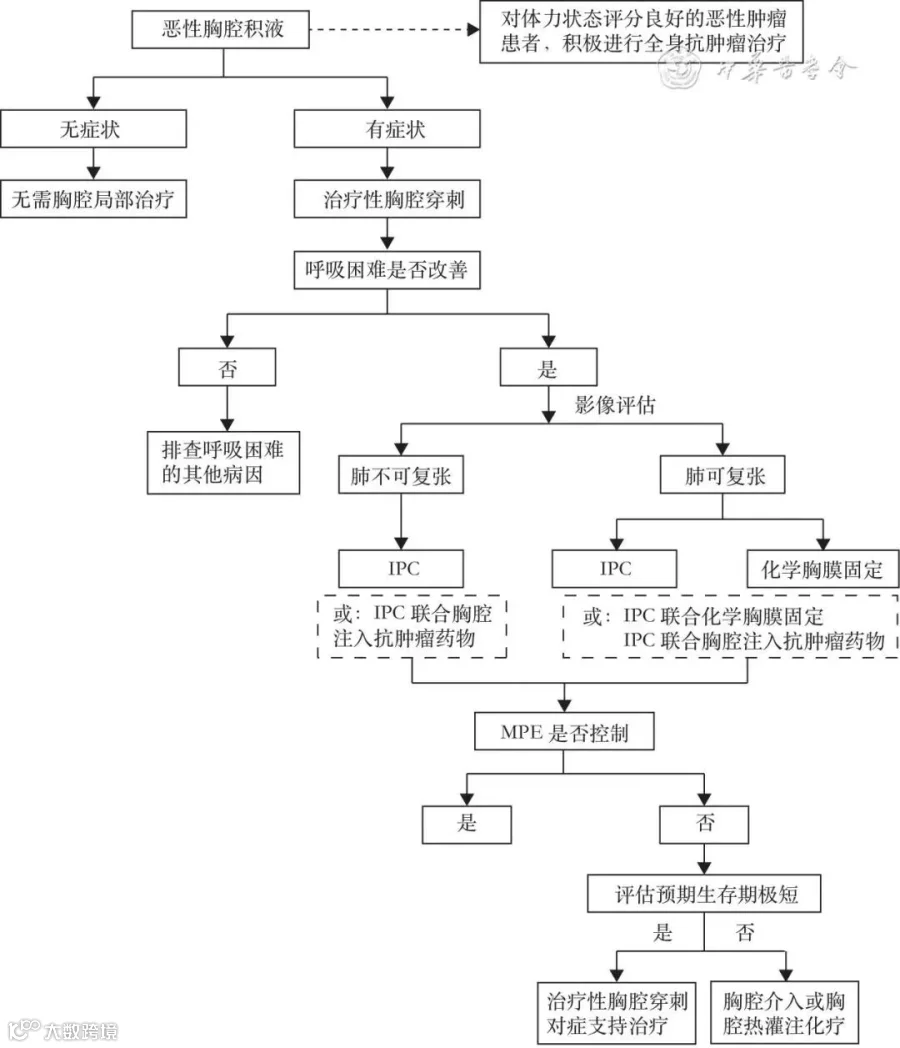
2. 对于有症状的MPE,建议尽早行局部胸椎治疗,治疗性胸椎穿刺可作为初始治疗措施;评估穿刺引流后肺能否再扩张,并据此制定后续治疗措施。
3. 无论肺是否能扩张,建议将胸管引流作为MPE的一线治疗,并在置管后尽量每天引流。对于肺部松弛的MPE,建议在条件允许的单位进行滑石粉胸膜固定手术,通过胸腔镜下滑石粉颗粒喷洒或通过胸管置入滑石粉匀浆输注;不符合条件的单位可选用聚维酮碘、博来霉素、强力霉素等胸腔硬化剂。
4. 胸腔引流后,建议注射铂类药物进行胸腔化疗,或单药或联合胸腔化疗注射抗血管生成药物(重组人内皮抑素或贝伐单抗)。胸部介入治疗(如电灼、氩刀、冷冻治疗、激光、射频消融等)可使部分MPE患者受益,但缺乏高质量的证据。建议有条件的单位根据患者的具体情况,严格开展临床研究。对于有症状的室间隔MPE,建议在胸腔内注射纤溶药物(如链激酶、尿激酶)促进液体引流。
5. 对于继发于不同恶性肿瘤的MPE,如果患者身体状况评分较好,建议对原发肿瘤进行全身抗肿瘤治疗。


恶性胸腔积液(Malignant pleural effusion, MPE)是指原发恶性肿瘤或其他恶性肿瘤向胸膜转移所引起的胸腔积液。恶性肿瘤细胞的存在可通过胸腔积液标本或胸腔活检组织证实[1]。常见病因包括肺癌、乳腺癌、血液学肿瘤、胃肠道肿瘤、妇科恶性肿瘤、恶性胸膜间皮瘤等,其中肺癌和乳腺癌相关MPE占总MPE的50%以上[2]。据统计,美国每年MPE住院人数超过12.5万人[2];根据国内流行病学调查,MPE占所有胸腔积液原因的23.7%。MPE患者预后较差,中位生存期一般为3 ~ 12个月[4]。
国内外既往MPE管理指南均建议将缓解症状的姑息治疗作为MPE的主要治疗方法[5,6,7,8]。近年来,随着新技术和新解决方案的发展和应用,MPE处理的理念也在不断变化。为了更好地规范和指导国内医师的临床实践,结合中国国情和国内外研究成果,中华医学会呼吸疾病分会胸膜纵隔病组(筹备组)组织专家制定了《中国恶性胸腔积液治疗专家共识(2023版)》。鉴于恶性胸膜间皮瘤和其他原因的MPE在治疗选择上存在显著差异,这一共识仅适用于常见的MPE原因,而不包括恶性胸膜间皮瘤。恶性胸膜间皮瘤的诊断和治疗可参考《中国恶性胸膜间皮瘤临床诊疗指南(2021版)》[9]。
经过多次工作会议,确定了这一共识的框架,适用于除恶性胸膜间皮瘤外,年龄≥18岁的各种恶性肿瘤引起的MPE。共识正文分为四章:MPE的发病机制、MPE的预后评价、局部胸椎治疗、MPE的全身抗肿瘤治疗。
专家对MPE治疗的相关循证医学证据进行了系统的检索、筛选和评价。经过专家组成员的反复讨论,形成了统一的意见,并广泛征求了相关领域国内专家的意见。经过多次修改,最终草案定稿,并形成了建议。方法学支持由中国循证医学中心提供,证据评价和推荐意见符合GRADE分级原则[10]。具体推荐强度、证据质量分级和定义见表1和表2。


恶性胸腔积液的治疗过程如图1所示。
一
MPE的发病机制
MPE的发病机制包括肿瘤细胞与宿主淋巴血管系统、免疫系统以及胸膜微环境中的其他宿主细胞相互作用,共同驱动淋巴管阻塞、血管生成、血管通透性增强、胸膜炎等病理生理过程,导致胸腔积液[11,12,13]。恶性肿瘤可通过直接侵袭或血液转移进入胸膜,破坏胸膜屏障功能,导致胸腔积液[14]。恶性肿瘤还可引起淋巴管堵塞或破坏,导致胸腔内液体引流受阻[14]。肿瘤细胞可释放多种细胞因子,包括血管内皮生长因子(VEGF),促进新生血管形成,增加胸膜血管通透性[15,16,17,18]。MPE中间皮细胞、粒细胞和淋巴细胞与肿瘤细胞之间的相互作用诱导炎症反应,导致血管通透性增加,促进MPE形成[12,19]。MPE中还存在大量具有免疫抑制特性的免疫细胞和细胞因子,帮助肿瘤免疫逃逸,促进胸膜肿瘤生长和MPE形成[13]。
二
MPE的预后评价
1. 患者身体状况及症状:美国东部肿瘤合作组织(ECOG)的表现状态(performance status, PS)评分越高,患者预后越差[20];呼吸困难视觉模拟量表(VASD)用于评价患者的呼吸困难症状[21],伴有呼吸困难的MPE患者生存期较短。
2. 肿瘤类型及病理特点:MPE患者因肿瘤原发部位、病理分型、分期等不同,预后也不同。胸膜间皮瘤合并MPE预后最好,其次是合并MPE的乳腺癌和淋巴瘤,合并MPE的肺癌预后最差[22,23]。
3. 预后模型:LENT模型[4](包括4个变量:胸腔积液乳酸脱氢酶、PS评分、血液中性粒细胞计数与淋巴细胞计数之比、肿瘤类型);PROMISE模型[24](包括血红蛋白、c反应蛋白、白细胞计数、PS评分、肿瘤类型、既往化疗和放疗、胸腔积液基质金属蛋白酶抑制剂-1 (TIMP1)浓度);BLESS模型[25](https://biostatistics)。mdanderson。org/hinyapps/BLESS)可以帮助临床医生预测预后。评估MPE患者的预后,但没有证据表明基于预后模型的治疗方案可以改善患者的预后。
【建议1】MPE的预后评估对制定治疗方案具有参考价值。建议结合患者身体状况评分、肿瘤类型、实验室指标综合评价患者预后(2B)。

三
胸腔局部治疗
MPE的诊断可参考中国专家对胸腔积液的诊断共识[26]。对于有呼吸窘迫症状的MPE患者,无论整体抗肿瘤治疗策略如何,在抗肿瘤治疗早期应考虑局部胸部治疗MPE [27,28];对于无症状的MPE,不需要在胸腔进行局部治疗。
(1)治疗性胸椎穿刺
治疗性胸椎穿刺可在门诊或病房进行,操作简单,相对安全,可迅速缓解患者症状。
1. 目标人群:对于疑似或确诊MPE有呼吸窘迫症状的患者,治疗性胸腔穿刺是局部胸腔的初步治疗措施。治疗性胸椎穿刺也适用于预期生存期极短或无法忍受更多侵入性手术的终末期患者。对于预后较好的患者,不建议反复胸腔穿刺和抽液;反复穿刺可增加气胸、出血、感染和其他并发症的风险。如果第一次治疗性胸腔穿刺后呼吸困难没有改善,则应进一步调查潜在原因,如肺栓塞、癌性淋巴管炎、肺不张、气道肿瘤阻塞、并发感染等。胸腔穿刺引流后,应通过胸部x线平片、胸部CT或超声评估肺部是否再次扩张,为制定后续干预措施提供参考[29]。
2. 禁忌:无绝对禁忌症;相对禁忌症包括少量积液(胸膜壁层与内脏胸膜之间的距离< 2cm)、凝血功能障碍和接受抗凝治疗。
3. 注意事项:超声引导下胸腔穿刺可降低医源性气胸的发生率。超声引导下胸腔穿刺的气胸发生率仅为0.97%,而未行超声引导穿刺的气胸发生率高达8.89%[30]。对于有症状的MPE,首次胸膜穿刺引流量一般控制在800ml以内,最大可达1500ml [7];对于纵膈移位的MPE患者,可酌情增加抽液量。引流过程中应缓慢吸液,警惕复发性肺水肿、胸膜反应等并发症。
【建议2】对于有症状的MPE,建议尽早行胸部局部治疗,治疗性胸部穿刺可作为初始治疗措施;评估穿刺引流后肺能否再扩张,并据此制定后续治疗措施(1B)。

(2)胸管引流
胸内引流(IPC)是指放置胸腔引流管,通过间歇性引流液体来维持肺扩张。对于肺部松弛的MPE患者,美国胸科学会(ATS) 2018年发布的指南推荐IPC和滑石粉胸膜固定作为一线治疗方案[5],两者疗效相当。
1. 目标人群和禁忌。IPC适用于:(1)有症状的MPE患者,无论其肺是否可以扩张;(2)不能耐受胸膜固定手术;(3)胸膜固定治疗失败[31,32]。相对禁忌症包括:(1)未纠正的凝血功能障碍;(2)穿刺部位存在皮肤感染或恶性皮肤病[33,34,35]。
2. 导管的选择:直径较小(10-14 F)的胸腔引流管患者耐受性较好[36,37],超声引导置入胸腔引流管安全性较好。
3. 排水频率:建议每天排水。与对症引流相比,每日引流在促进自发胸膜固定和提高生活质量方面更有效[38]。与隔日引流术相比,每日引流术自发性胸膜固定率更高,实现胸膜固定的中位时间更短。两组患者的不良事件发生率、生活质量及患者满意度均无显著差异[39]。虽然每日引流能更有效地促进自发胸膜固定,但仍需考虑患者意愿,适当调整引流频率。
4. 并发症及处理:常见并发症包括导管移位、感染等;部分患者可出现胸膜反应、反复肺水肿、气胸等。治疗方法:(1)导管移位:可适当取下少量导管,并可调整位置。如引流仍不通畅,应重新置管。(2)感染:蜂窝织炎、导管出口或导管通道感染时,应使用能覆盖皮肤表面常见病原体的抗生素。如果充分的抗感染治疗未能改善,建议拔除导管。如果发生胸腔感染,应通过胸腔导管主动引流,使用广谱抗生素覆盖革兰氏阳性、革兰氏阴性和厌氧菌,并进行胸腔积液培养,寻找致病证据[40,41,42]。对于引流不良的患者,可考虑胸腔内注射适量的链激酶或尿激酶,或组织型纤溶酶原激活剂(tPA)联合脱氧核糖核酸酶(DNase),有助于促进液体引流,控制感染[43,44]。当考虑导管感染合并胸腔感染时,应使用广谱抗生素,并尽早拔除引流管。必要时,待感染得到控制或缓解后,可保留引流管[42,45]。(3)胸膜反应:患者平躺吸氧;必要时皮下注射0.1%肾上腺素0.5 ml。(4)反身性肺水肿:立即停止引流,给予氧疗、心电图监测,并酌情给予利尿剂、心脏兴奋剂等治疗。(5)气胸:评估严重程度,少量气胸可自行吸收,必要时穿刺排气或胸腔闭式引流[46]。(6)导管不引流:首先通过影像学评估积液量。若仍有大量积液,首先考虑是否有室间隔积液形成或导管内纤维蛋白形成导致导管梗阻。导管堵塞时,应用无菌生理盐水冲洗导管;如果导管仍缺乏引流,可考虑胸腔内纤溶治疗。以上措施均无效后,应考虑拔除并更换导管[42]。
【建议3】无论肺是否能扩张,建议将胸管引流作为MPE的一线治疗,并在置管后尽量每天引流(1B)。

(3)胸膜固定手术
胸膜固定手术是指利用硬化剂在胸膜壁层和内脏胸膜之间形成广泛的粘连,封闭胸膜腔,控制MPE。
1. 适用人群及禁忌证:实施胸膜固定手术应符合以下标准:胸膜穿刺引流后,影像学评价显示肺可完全扩张,或肺大部扩张(肺萎陷范围<25%)[28]。禁忌症包括:肺不保留、胸腔负压明显升高、可能重复胸部手术、严重慢性阻塞性肺疾病、预期寿命极短[7,47,48]。
2. 胸膜硬化剂:首选滑石粉,目前国内未生产无菌大颗粒(>15)μ m医用滑石粉,滑石粉胸膜成形术尚未常规应用于临床。其他可选的硬化剂包括聚维酮碘、博来霉素、强力霉素、四环素、自体血液等[49,50,51,52]。
(1)滑石粉:包括两种方法:通过胸腔镜喷射滑石粉颗粒和通过放置在胸腔内的管注入滑石粉匀浆。胸腔镜下喷撒滑石粉颗粒比胸腔镜下导管注入滑石粉浆液发生胸部感染的风险更高。然而,通过胸腔镜置管注入滑石粉匀浆时,更容易发生导管移位[53]。两种方法胸膜固定成功率无显著差异[49,54]。如果患者需要进行胸腔镜胸膜活检,可以优先进行胸腔镜滑石粉颗粒喷洒。
经胸腔镜喷施滑石粉颗粒过程中,可根据情况给予镇痛、镇静,监测生命体征,常规消毒、悬垂,切开1-2 cm皮肤,直言分离组织,胸腔镜置于胸膜腔后。胸腔积液排干后,可直接将胶布分开。在胸腔镜直视下,可使用专用的滑石粉喷洒装置,在胸膜表面均匀喷洒4-5 g无菌滑石粉。术后可留置封闭引流管,持续负压吸引至少24小时[53,55]。
滑石粉均质胸膜固定术中,选择小直径(10-14 F)胸腔引流管[36,56,57,58],排干胸腔积液,肺可再扩张。利多卡因溶液(3mg /kg);最大250 mg)胸腔内注射,无菌滑石粉4-5 g溶解于生理盐水50 ml中,经引流管注射。夹紧引流管1-2小时,不需要翻转或旋转患者[7,59]。IPC联合滑石粉胸膜固定术可实现快速胸膜固定。IPC术后,注射滑石粉浆液与单独留置胸导管相比,胸膜固定成功率显著提高,不良反应较少[60]。
滑石粉胸膜固定术常见不良反应包括胸痛、呼吸窘迫症状加重、发热、导管移位;此外,急性呼吸窘迫综合征(ARDS)、肺炎和呼吸衰竭也有报道[48,53,61]。
(2)聚维酮碘:聚维酮碘是临床广泛使用的消毒剂。临床研究证实,与滑石粉相比,聚维酮碘胸膜固定成功率相似,并发症更少[62,63,64]。然而,现有研究的样本量较小,需要进一步验证。
(3)博来霉素:博来霉素是一种糖肽类抗癌物质,在直接杀死肿瘤细胞的同时引起胸膜炎症和粘连,有轻微的胸膜腔硬化作用。博莱霉素溶解45 ~ 60 mg后,缓慢注入胸腔,静置4 ~ 6小时。之后,提取残留的液体,一般可以立即缓解。额外的治疗也可能是适当的,每周服用一次总剂量不超过300毫克[8]。
(4)强力霉素:强力霉素是四环素的衍生物,可作用于胸膜间皮细胞转化生长因子- β (Transforming growth factor beta, TGF)- β),使白细胞介素-8等细胞因子表达增加,促进炎症细胞和成纤维细胞在胸膜腔内聚集,诱导炎症反应,最终促进纤维化粘连[65]。常用剂量为500- 1000mg,胸膜固定成功率约为70-80%[66,67]。
3. 胸膜固定手术失败后的治疗:考虑留置胸腔引流管[7]。
【建议4】对于合并肺不张的MPE患者,建议有条件的单位行滑石粉胸膜固定手术,可通过胸腔镜下滑石粉颗粒喷涂或胸腔置管滑石粉均质灌注;不符合条件的单位可选择聚维酮碘、博来霉素、强力霉素等胸腔硬化剂(1B)。

【建议5】如果胸膜固定手术失败,建议留置胸腔引流管(2C)。

(4)胸腔内抗肿瘤药物治疗
胸腔内抗肿瘤药物治疗既能减少胸腔积液渗出,又能与全身抗肿瘤作用协同作用。目前胸腔内抗肿瘤药物治疗主要包括化疗、抗血管生成治疗、生物制剂、免疫治疗、中药等。
1. 化疗:化疗药物可直接杀死肿瘤细胞,减少胸腔积液的产生,同时也刺激化学性胸膜炎的形成,导致胸膜粘连,起到胸膜固定手术的作用。铂是常用的化疗药物,包括顺铂、洛铂等。顺铂是第一代铂类药物,一般给药剂量为30- 60mg /剂,溶解于20- 50ml生理盐水中,胸腔内注射。不良反应主要包括胃肠道反应和肾毒性。洛铂是第三代铂基药物,与顺铂相比,其MPE控制率更高,胃肠道副作用和肾毒性更低;此外,对于曾接受过其他铂输注治疗的患者,洛铂也有一定的治疗效果[68,69]。洛铂常用剂量为30 mg/m2,与地塞米松10 mg溶解于30-50 ml生理盐水中,胸腔内注射。注射后夹住管24小时,使药物完全吸收。每周1-2次,疗程2-4周[68]。洛铂最常见的不良反应是白细胞减少、血小板减少和贫血,其次是恶心和呕吐等胃肠道反应。
【建议6】胸管引流后,建议酌情注射铂类药物进行胸内化疗(2B)。

2. 抗血管生成治疗:胸腔内抗血管生成药物包括重组人内皮抑素和贝伐单抗。
(1)重组人血管内皮抑制素:重组人血管内皮抑制素是人血管内皮抑制素的修饰版,可作用于肿瘤血管生成相关的多种信号通路,从而重塑肿瘤血管结构,减少浆液的产生[70,71]。一项全国多中心、前瞻性、III期随机对照临床研究显示[72],胸腔内重组人内皮抑素单药治疗的客观缓解率(ORR)优于顺铂单药治疗,特别是对于血性胸腔积液;研究还发现,重组人内皮抑素与顺铂在胸腔内联合应用具有协同作用,可进一步提高治疗效果,提高患者生活质量,且不增加化疗药物的不良反应。
重组人内皮抑素常规剂量为45 mg/剂,用生理盐水稀释20 ~ 50 ml后胸腔内注射。可于第1、4、7天给药,连续三次给药,为一个疗程;如果与顺铂合用,顺铂推荐剂量为40mg /剂[70]。重组人内皮抑素胸内注射的常见不良反应包括心律失常、心电图改变、心肌酶谱升高、心脏不良反应以及恶心、呕吐、腹泻等消化系统不良反应。重组人内皮抑素总体安全性较好,不良反应多为1 ~ 2级。积极采取支持性对症治疗可改善或消失[70]。
(2)贝伐珠单抗:贝伐珠单抗是一种人源化单克隆抗体,能特异性结合血管内皮生长因子(VEGF),阻断VEGF与其内皮细胞表面受体的结合,抑制肿瘤血管生成,从而抑制肿瘤细胞增殖。多项研究表明[73,74,75,76],对于伴有MPE的晚期非小细胞肺癌(NSCLC),胸腔内注射贝伐单抗联合化疗比单独胸腔内化疗具有更高的胸腔积液控制率,可改善患者的生活质量,且耐受性良好。
贝伐单抗胸腔内注射剂量为100- 300mg /次或5mg·kg-1·time -1,联合顺铂30- 60mg胸腔内注射,或单药胸腔内注射。2-3周后,根据胸腔积液的控制情况,可重复用药。
【建议7】胸腔引流后,建议酌情注射抗血管生成药物(重组人内皮抑素或贝伐单抗),单独或联合顺铂进行胸腔化疗(2C)。

3. 生物制剂和免疫治疗:常用的生物制剂包括IL-2、肿瘤坏死因子、干扰素(IFN)- β、IFN- γ等。在MPE患者中,与顺铂单药治疗相比,胸腔内注射重组人IL-2联合顺铂可提高ORR、疾病控制率(DCR)和生活质量[77]。重组修饰的人肿瘤坏死因子单药治疗或联合顺铂胸腔灌注治疗对MPE同样有效[78,79]。生物反应调节剂红诺卡菌细胞壁骨架(Nocardia rubra cell wall skeleton, Nr CWS)[80]可显著改善患者的免疫功能和生存率,毒副作用最小;但是,已经有高热或过敏反应的MPE患者应谨慎使用。国内学者曾尝试在胸腔内注射金黄色葡萄球菌或香菇多糖[81,82],有一定的治疗效果,还需大规模研究进一步证实。
鉴于胸膜腔肿瘤具有刺激特异性免疫应答的潜力,胸腔内免疫治疗在MPE中的应用一直备受关注,主要包括免疫检查点抑制剂(ICI)、免疫细胞治疗和免疫基因治疗。ICI治疗主要包括靶向PD-1/PD-L1和CTLA-4药物。目前,关于MPE患者对ICI治疗反应的临床研究数据有限。临床前研究表明,胸腔内注射抗pd -1单克隆抗体可以控制MPE和原发性肿瘤进展,可能是通过增强局部细胞毒性T细胞活性和毒性来实现的[83]。有研究尝试在胸腔内注射抗PD-1药物来控制MPE,在部分患者中有效,但病例较少[84]。使用树突状细胞疫苗和胸腔肿瘤浸润淋巴细胞可能有效控制MPE[85,86,87,88,89]。此外,在胸腔中使用表达胸苷激酶基因的腺病毒载体(AdV tk), MPE患者的DCR为71%,具有良好的疗效和耐受性[90]。
【建议8】胸腔管引流后,可酌情采用重组人IL-2单药治疗或联合顺铂胸腔注射;胸内注射其他生物制剂、免疫检查点抑制剂或免疫细胞治疗MPE可能有效,但缺乏高质量的证据支持。建议谨慎使用或进行严格的临床研究(2B)。

4. 中药:与单纯胸腔内化疗相比,胸膜内注射薏苡米油联合胸腔内化疗可提高胸腔积液控制率,减少不良反应,提高患者生活质量[91,92]。与单纯胸腔内化疗相比,鸦鸦油联合胸腔内注射化疗[93,94]可提高治疗效果,改善患者生活质量,减少不良反应的发生。但其结论仍需通过大规模随机对照试验进一步证实。
【建议9】胸腔管引流后,使用薏苡仁油、鸦胆子油等中药联合化疗药物胸腔内注射,对控制MPE有一定的治疗效果,可酌情应用。但目前缺乏高质量的证据,建议开展严格的临床研究,收集可靠的证据(2B)。

(5)内科胸腔镜介入治疗
光动力疗法(PDT)是一种治疗恶性肿瘤的方法,在食管、支气管、膀胱等腔内肿瘤的治疗中取得了一定的疗效[95,96]。光动力疗法有助于减少MPE的形成。中国呼吸内科医师协会介入专业委员会胸膜疾病专业组提出,对于病理或细胞学明确的胸膜肿瘤,包括原发性恶性胸膜间皮瘤或胸膜转移,可采用胸腔镜内光动力治疗。激光照射剂量范围应根据肿瘤类型、大小、位置等具体情况经验确定,操作步骤及注意事项可参考2022年发表的胸腔镜下胸膜肿瘤光动力治疗专家共识[97]。然而,光动力效应的多个要素仍处于探索阶段,需要更多的证据来进一步探索其在MPE患者中的应用和推广[96,97,98]。
电刀、氩刀、冷冻治疗、激光、射频消融(RFA)等胸腔内介入治疗可直接杀死肿瘤细胞,减轻肿瘤负担,促进胸膜粘连,在MPE治疗中具有一定的前景[99]。与IPC相比,胸腔镜下使用热消融,如氩等离子体凝固(APC),可以显著提高MPE的ORR,延长进展时间,缩短导管保留时间[100]。射频消融可显著改善患者疼痛和生活质量评分[101]。国内学者研究发现,与单纯胸腔镜胸膜固定相比,联合经皮射频消融可延长NSCLC合并MPE患者的无进展生存期(PFS)和总生存期(OS)[102]。然而,目前仍缺乏足够的循证医学来支持其进一步的临床应用和推广。
【建议10】胸部介入治疗(如电刀、氩刀、冷冻治疗、激光、射频消融等)可使部分MPE患者受益,但缺乏高质量的证据。建议有条件的单位根据患者的具体情况进行,或进行严格的临床研究(2C)。

(6)手术治疗
手术治疗主要有开放式胸膜切除术、视频辅助胸腔镜部分胸膜切除术(VAT PP)、视频辅助胸腔镜手术(VAT S)胸膜固定、VAT S机械胸膜固定。胸膜切除术创伤大,术后并发症多,临床上很少用于MPE的治疗。VATS胸腔固定术的优点是一次性引流胸腔积液,无需反复胸腔穿刺治疗;其次,VATS可以直接观察胸膜腔,完成大体积标本的组织活检[103]。
机械胸膜固定手术是指胸膜壁层直接反复摩擦,使胸膜表面广泛充血,直至出现出血点,导致弥漫性炎症反应和纤维增生,最终固定胸膜。胸腔镜下机械胸膜固定(TMP)用于治疗难治性MPE。当胸腔积液pH值大于7.3时,TMP与滑石粉胸腔固定的治疗效果相当[104,105,106]。然而,目前缺乏更多的证据支持其广泛的临床应用。正在进行的AMPLE-3研究是一项多中心随机对照试验,比较胸管置入±滑石粉胸膜固定和VATS胸膜固定手术(包括滑石粉喷涂和各种其他手术技术)。我们希望本研究的结果能够为MPE的治疗提供更好的策略[107]。
【建议11】手术治疗MPE的价值尚不明确。建议仔细考虑其在临床实践中的应用或进行严格的临床研究(2C)。

(7)胸内高温化疗(HITHOC)
HITHOC使用方便,总体耐受性好[108,109]。与室温胸腔输注化疗相比,HITHOC可显著提高MPE控制率,缩短引流管放置时间,延长患者PFS和OS [110];然而,与滑石粉胸膜固定手术相比,HITHOC并没有延长患者的OS[11,112]。HITHOC可作为肺切除、胸膜切除/去皮或肿瘤缩小手术的辅助治疗,改善患者预后[113,114,115]。然而,总体而言,证据质量不高,缺乏大样本前瞻性随机试验。
1. 适用人群及禁忌症:适用于胸膜弥漫性癌性结节的MPE患者[116];禁忌症包括:(1)严重损害心、肺功能;(2)急性感染;(3)伴有发热,体温>38℃;(4)有凝血功能障碍;(5)精神病患者等[116]。
2. 灌注参数:灌注时间约1小时;注射温度一般控制在42~45℃之间,一般设定在43℃[116,117,118]。使用循环机治疗时,注入循环液1000~ 1500ml;采用外放射加热治疗时,胸腔输液量为100-200 ml[116]。
3. 置管形式:应优先采用胸腔镜辅助置管,创伤小,恢复快;b超引导置管创伤小,成本低,但穿刺置管风险较高;开放性胸外伤是很重要的,常用于肺切除术或全胸膜切除术/去皮术[109,110]。
4. 灌注液:通常为生理盐水,慎用蒸馏水[119,120]。
5. 化疗药物:顺铂是最常用的化疗药物,推荐剂量为150 ~ 175 mg/m2,最大耐受剂量为225 mg/m2[118121,122,123]。它可以单独使用,也可以联合使用。其他化疗药物可选择,如洛铂、培美曲塞、博来霉素、丝裂霉素、吉西他滨、重组人内皮抑素等。化疗药物的选择应根据肿瘤类型、药物敏感性等因素进行,并注意避免出现肾损伤、骨髓抑制、胃肠道毒性等不良反应[121124]。
6. 灌注过程:包括置管、热灌注冲洗、热灌注循环化疗三个步骤。具体流程参照中国临床肿瘤学会(CSCO)热疗专家委员会2020年发布的《中国肿瘤热疗专家共识》[116]。
7. 并发症:主要有恶心、呕吐、食欲减退、骨髓抑制、胸痛、发热;部分患者可能出现心力衰竭、肺水肿和气胸[116125]。
【建议12】对于胸管引流或胸膜固定手术后MPE尚未得到控制的患者,建议在条件允许的单位考虑进行胸腔热灌注化疗(2B)。

(8)可分离MPE的处理
由于恶性肿瘤的生物学特性,纤维蛋白在胸腔积液中的沉积,以及化疗药物对内脏和胸膜壁层的影响,发生化学炎症,导致形成封闭式恶性胸腔积液(MPE),又称包膜性恶性胸腔积液。据报道,约33.3%的MPEs表现为多区隔化[126]。当发生分离性MPE时,多个腔室的存在使胸腔积液难以有效排出,不能缓解患者的症状;同时也使注入胸腔的药物不能与胸膜充分接触,降低局部药物的疗效,影响治疗效果和患者预后,成为MPE治疗的难点[127,128]。
胸腔积液中是否存在多个腔室可通过胸部超声和胸部CT来确定[26129]。超声对多室分区的识别优于胸部CT[6]。发生分离性MPE时,需要根据患者的病情和症状,确定是否切开并移除导致分离的纤维性隔离带,以便胸腔积液有效引流,提高局部药物治疗的疗效。目前常用的方法有胸膜内注射纤溶剂和胸腔镜下粘连带分离。
1. 胸腔内注射纤溶剂:胸腔内注射纤溶剂可降解胸腔内的纤维蛋白,降低胸腔积液粘度,减少胸腔粘连和胸膜隔,促进胸腔积液排出。
尿激酶和链激酶是最常用的药物[129,130,131,132]。一项小样本前瞻性观察研究发现,胸腔内注射尿激酶或链激酶可促进分流性胸腔积液的排出[130]。然而,前瞻性、随机双盲试验表明,对于包封性胸腔积液,与安慰剂胸腔内注射相比,胸腔内注射尿激酶并不能显著改善患者呼吸困难或提高胸膜固定成功率,但会延长患者的OS[131]。一项随机双盲、安慰剂对照研究显示,与安慰剂相比,胸膜内注射链激酶可显著增加孤立MPE患者的液体排出并促进肺不张[132]。尿激酶通常以每剂10万~ 25万U的剂量,每天1次,注入胸腔,连续3天;链激酶通常为250000 U /剂,每天1-2次,连续3天。TPA和DNase对室间隔MPE有一定的治疗作用[133,134],但缺乏高质量的研究证据。
2. 胸腔镜下分离胶条:对于症状明显且不能有效引流的分离性MPE患者,可在胸腔镜下使用活检钳、电刀、氩刀等工具对纤维性隔离带进行切割、分离、去除[100135]。胸腔镜下切开分离纤维间隔后直接注射尿激酶治疗间隔MPE效果较好[136,137]。胸腔镜有一定的风险,如出血、气胸、空气栓塞等。因此,术前应充分评估患者的病情和手术风险。
【建议13】对于有症状的室间隔MPE,建议胸腔内注射纤溶药物(如链激酶、尿激酶)促进液体排出(2C)。

【建议14】对于有症状的室间隔MPE,建议在充分评估风险后,考虑胸腔镜下清除胸腔粘连并注射纤维溶剂促进引流(2C)。

四
MPE的全身抗肿瘤治疗
对于身体状况评分良好的晚期恶性肿瘤和MPE患者,均应按照原发肿瘤指南进行相应的全身抗肿瘤治疗。
(1)化疗
有些肿瘤对化疗很敏感。经静脉化疗后原发肿瘤消退,MPE得到有效控制。前期的II期临床试验结果表明,紫杉醇联合卡铂化疗对非小细胞肺癌所致MPE有一定的治疗效果[138]。对于伴有MPE的小细胞肺癌(SCLC)患者,55%的同侧胸腔积液患者在一线化疗后消失[139]。另一项小样本研究表明,SCLC合并MPE患者化疗后骨髓抑制更为明显,这可能是由于化疗药物在胸腔积液中积累导致毒性增加[139,140,141]。因此,建议在全身化疗前先引流胸腔积液。
(2)靶向治疗
在一项单组前瞻性研究中,76例MPE和EGFR敏感突变的NSCLC患者口服吉非替尼治疗[142],其中70例(92%)患者的液量减少>50%,且持续时间超过3个月,但48例患者出现MPE复发。
一项前瞻性单臂II期临床研究发现,奥西替尼联合静脉注射贝伐单抗治疗EGFR敏感突变NSCLC合并MPE是安全的,但并未显著延长PFS[143]。一项小样本回顾性研究表明,使用相应的酪氨酸激酶抑制剂靶向治疗ALK/ROS1融合基因阳性的NSCLC合并MPE患者是有效的,但缺乏OS获益的证据[144]。
(3)抗血管生成治疗
常用的抗血管生成药物包括贝伐单抗、阿帕替尼和安洛替尼。贝伐单抗联合铂类化疗是晚期非小细胞肺癌(NSCLC)的一线治疗方案之一,在临床中应用广泛。多项研究表明,对于合并MPE的晚期非小细胞肺癌,与含铂双药化疗相比,贝伐单抗联合化疗作为一线治疗可提高MPE控制率,且耐受性良好[138144,144,147]。一项针对胸膜固定手术失败的非鳞状NSCLC MPE患者的II期单臂研究发现[148],贝伐单抗联合化疗可有效控制MPE。贝伐单抗的不良反应包括高血压、出血、蛋白尿、肠穿孔、血栓栓塞等[149]。阿帕替尼属于口服小分子抗血管靶向药物范畴。两项回顾性研究初步探讨了阿帕替尼联合化疗治疗MPE的疗效,均表明联合治疗在控制MPE方面比单独化疗更有效,更持久,安全性可接受[150,151]。安洛替尼是一种多靶点酪氨酸激酶抑制剂。一项II期多中心随机对照研究发现,对于SCLC合并MPE, Anlotinib组的DCR为63%,中位PFS为2.8个月,中位OS为6.5个月,均显著高于安慰剂组[152]。
(4)免疫检查点抑制剂治疗
一项研究纳入了合并和不合并MPE的NSCLC,免疫检查点抑制剂单药治疗合并MPE的NSCLC患者的中位PFS和OS较短,表明免疫单药治疗难以控制MPE,且与PD-L1表达无关[153]。另一项研究发现,pembrolizumab治疗的NSCLC MPE患者PFS明显缩短[154]。研究发现,在非鳞状NSCLC合并MPE患者中,免疫治疗联合化疗的中位PFS明显长于免疫检查点抑制剂单药治疗[155]。
此外,尽管免疫检查点抑制剂已被批准用于各种肿瘤的适应症,如黑色素瘤、食管癌和头颈部鳞状细胞癌[155,157,158],但很少有研究评估免疫治疗联合MPE在这些肿瘤中的疗效。
【建议15】对于继发于不同恶性肿瘤的MPE,如果患者身体状况评分较好,建议对原发肿瘤进行全身抗肿瘤治疗(1C)。



Bioquell SeQure 空气消毒机采用紧凑的壁挂式解决方案和自动循环净化验证技术,在通道空间、物料传递舱、物料气闸室实现对暴露表面进行全面净化。恪守严格的实验室安全要求和GMP 合规性。简洁的设计以及易于使用的数字化界面使 Bioquell SeQure 成为医院,实验室及医药研发生产企业等多场景消毒净化的最理想选择,主要适用于物料气闸和通道,生物技术/细胞生物学研究实验室,各种级别的洁净室,细菌和病毒载体实验室,生物制药生产设施以及BSL-3/BSL-4 级实验室等。


汇光生物
相关产品信息
扫码添加咨询


