
编者按
NRG/RTOG 1112:索拉非尼 vs. 立体定向放疗(SBRT)联合索拉非尼治疗肝细胞癌(HCC)的随机Ⅲ期研究
NRG/RTOG 1112: Randomized phase III study of sorafenib vs. stereotactic body radiation therapy (SBRT) followed by sorafenib in hepatocellular carcinoma (HCC).
第一作者:Laura A. Dawson, Princess Margaret Cancer Centre
背景
方法

图1. NRG/RTOG 1112研究模式
(引自大会讲者报告幻灯)
结果
-
有153个OS事件,SBRT/S治疗组的中位OS为15.8个月(90%CI:11.4~19.2),索拉非尼组的中位OS为12.3个月(90%CI:10.6, 14.3) ,SBRT/S组较索拉非尼组有改善(HR=0.77,单侧P=0.0554)(图2)。调整PS、M分期、CP A5 vs. 6、MVI程度后,SBRT/S组OS的改善有统计学意义(HR=0.72,95%CI:0.52~0.99,双侧Cox P=0.042)。

图2. 两组OS数据
SBRT/S组相较索拉非尼组的中位PFS显著改善,两组的中位PFS分别为9.2个月(95%CI:7.5~11.9) 、5.5个月(95%CI:3.4~6.3),(HR=0.55,95%CI:0.40~0.75,双侧P=0.0001)。
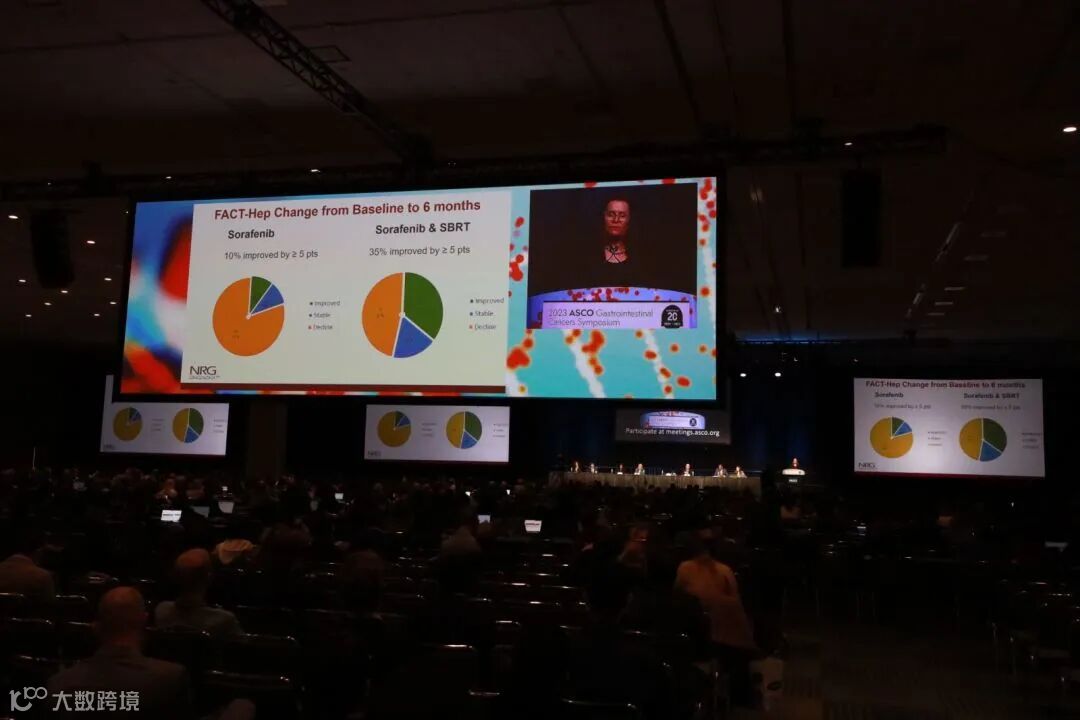
观察到8例3级及3级以上的出血:索拉非尼组有5例(1例3级静脉曲张出血,2例3级上消化道出血,1例3级肝脏出血,1例4级腹部出血);SBRT/S组有3例(2例3级上消化道出血,1例3级下消化道出血)。3级及以上治疗相关不良事件发生率在两组无显著性差异(索拉非尼组42%;SBRT/S组47%;P=0.52), 观察到3例5级以上的不良事件(索拉非尼组1例肝功能衰竭,1例死亡未指明原因;SBRT/S组1例肺部感染)。83例(47%)患者同意接受QoL评估。在基线和6个月进行QoL评估的20例索拉非尼组和17例SBRT/S组患者中,索拉非尼组10%的患者FACT-Hep评分改善,而SBRT/S组35%的患者FACT-Hep评分改善。
结论

研究者说
这项随机III期研究的主要终点是生存期,次要终点是进展时间、无进展生存期 、不良事件以及患者的生活质量。该研究的主要结果令人兴奋,是一项阳性研究。由于HCC的标准系统治疗从酪氨酸激酶抑制剂索拉非尼转变为基于IMbrave 150研究的免疫疗法,因此不得不比计划提前中止试验。
在随机参加研究的患者中(196人),74%的肿瘤浸润到大血管中,其中绝大多数(65%)侵入门静脉主支或左右分支或IVC(下腔静脉)。这些患者均为晚期疾病。不包括血管浸润的肿瘤的中位直径为>8 cm,一些患者的肿瘤大小为19 cm。所有患者都必须达到Child-Pugh (CP) A级肝功能。研究截止时,总生存期从13.3个月提高到15.8个月,风险比为0.77。在考虑其他预后因素的预先计划的多因素分析中,SBRT的生存率改善有统计学意义,P值为0.42,风险比为0.72。我们观察了不同的亚组分析发现,所有亚组中都有生存获益,对于那些预后因素较差和血管浸润较多的患者,获益可能更大。联合组的PFS也得到改善,比单独使用索拉非尼的PFS几乎翻了一倍,增加立体定向放疗后从5.5个月增加到 9.2个月。同样,随着SBRT的加入,疾病进展的时间从9.5个月改善到18.5个月。
安全性方面,不良事件没有增加。事实上,胃肠道出血或严重的3/4/5级不良事件在未接受放疗的患者中趋于常见,可能是因为这些患者疾病较晚期,以至于肿瘤进展并导致局部晚期肿瘤的后遗症。在这次会议上,我汇报了患者的生活质量评估。大约一半的患者同意进行生活质量评估,其中约一半患者在治疗后六个月完成了生活质量评估。因此,统计分析的功效并不高,但我们确实发现,与单独接受索拉非尼治疗的患者相比,接受放疗的患者在六个月时生活质量有显著临床改善,从索拉非尼组六个月时生活质量10%提高到联合组的35%,并且更少的患者报告生活质量下降。这与联合组更好的反应率和生存率,相近的不良事件以及生活质量改善的趋势一致。
我认为这项研究补充了先前的证据,提供更高水平的证据表明放射治疗是肝细胞癌患者的有效治疗方法。希望这将有助于将放疗提升为局部晚期疾病患者的标准选择。特别是对于那些适合使用酪氨酸激酶抑制剂(如索拉非尼)的患者,如果符合标准,我建议在开始TKI之前进行放疗。尽管有许多新的免疫治疗药物,患者仍然会复发。这些治疗后复发的患者可能仍然适合酪氨酸激酶抑制剂,或者如果他们不适合任何全身治疗时应考虑放疗。

声明:本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
(来源:肿瘤瞭望-消化时讯)


