

前言

“国际肝病-肝脏血管病专栏”是北部战区总医院消化内科祁兴顺医生应《国际肝病》编辑部邀请联合发起的学术专栏,定期收集整理肝脏血管病领域的研究进展,每两周(周三)挑选一篇重要文献进行精读讨论,希望能帮助读者知其然知其所以然,启迪临床科研思维、学以致用。
文章简述
肝硬化常导致严重并发症(Tsochatzis EA, et al. Lancet. 2014; 383: 1749-61.),如肝衰竭、肝性脑病、腹水、自发性门体分流等。最近的证据表明,门静脉血栓(PVT)显著影响肝硬化患者预后(Cool J, et al. J Gastroenterol Hepatol. 2019; 34: 1088-92.)。PVT形成的危险因素包括先天性和获得性血栓性疾病、腹腔炎症、腹部手术或创伤、门静脉血管内皮损伤以及门静脉血流速度降低等。其中,门静脉血流速度降低被认为是肝硬化PVT形成最重要的危险因素(Qi X, et al. Expert Rev Gastroenterol Hepatol. 2015; 9: 1421-32.; Stine JG, et al. Liver Int. 2018; 38: 94-101.)。
非选择性β受体阻滞剂(NSBBs)被推荐用于肝硬化食管静脉曲张破裂出血的一级预防和二级预防,其可显著降低门静脉血流速度(Baik SK, et al. J Gastroenterol. 2003; 38: 1150-4.; Zoli M, et al. Hepatology. 1986; 6: 1248-51.)。因此,我们推测NSBBs可能促进肝硬化患者PVT形成(Qi X, et al. World J Gastroenterol. 2014; 20: 11463-6.)。我们的荟萃分析也证实,NSBBs使肝硬化PVT形成风险升高了4.62倍(Xu X, et al. Hepatol Int. 2019; 13: 468-81.)。但是,考虑到NSBBs具有预防食管静脉曲张破裂出血、肝硬化失代偿事件的发生(Villanueva C, et al. Lancet. 2019; 393: 1597-608.)和食管静脉曲张消除后再复发(Xu X, et al. Ther Adv Chronic Dis. 2019; 10: 2040622319862693.)等诸多优势,肝硬化患者长期服用NSBBs是非常必要的。
Advances in Therapy杂志于2020年4月正式发表了一篇题为《非选择性β受体阻滞剂可能促进肝硬化门静脉血栓进展》的文章。这项回顾性观察性研究旨在进一步分析NSBBs在肝硬化PVT进展中的作用。
我们回顾了2013年8月至2019年10月入住北部战区总医院曾行两次增强计算机断层扫描(CT)和/或磁共振成像(MRI)且具有服用NSBBs详细信息的患者。根据服药信息,患者分为NSBBs组和非NSBBs组。PVT进展是一个复合终点,包括1)既往无PVT的患者发生PVT和2)既往有PVT的患者PVT加重。采用单因素和多因素逻辑回归分析明确NSBBs对PVT进展的影响。
末次入院时,13例患者发生PVT进展。NSBBs组血栓进展率显著高于非NSBBs组(50.0% [8/16] vs. 18.5% [5/27],P=0.030)。单因素逻辑回归分析也发现,NSBBs与PVT进展显著相关(比值比[OR]:4.400,95%置信区间[CI]:1.107-17.482,P=0.035)。然而,多因素逻辑回归分析发现,NSBBs并非PVT进展的独立危险因素(OR:4.084,95%CI:0.488-34.158,P=0.194)。
总的来说,NSBBs可能会促进肝硬化PVT进展。临床实践中应充分权衡肝硬化患者使用NSBBs的利弊。
重要研究结果分析及其临床意义
1、患者筛选流程

(图源自文献)
研究筛选了461例肝硬化患者,排除239例未再入院的患者、98例未行第二次增强CT和/或MRI的患者、4例既往有肝移植史、脾切除史或其他腹部外伤史的患者、1例研究期间接受抗凝或抗血小板治疗的患者、26例增强CT和/或MRI影像图片未得到良好保存的患者、34例无法获得服用NSBBs详细信息的患者、6例两次增强CT和/或MRI之间的间隔小于6个月的患者,最终共纳入了43例患者。其中,NSBBs组包括16例患者,非NSBBs组包括27例患者。
2、纳入患者基线特征
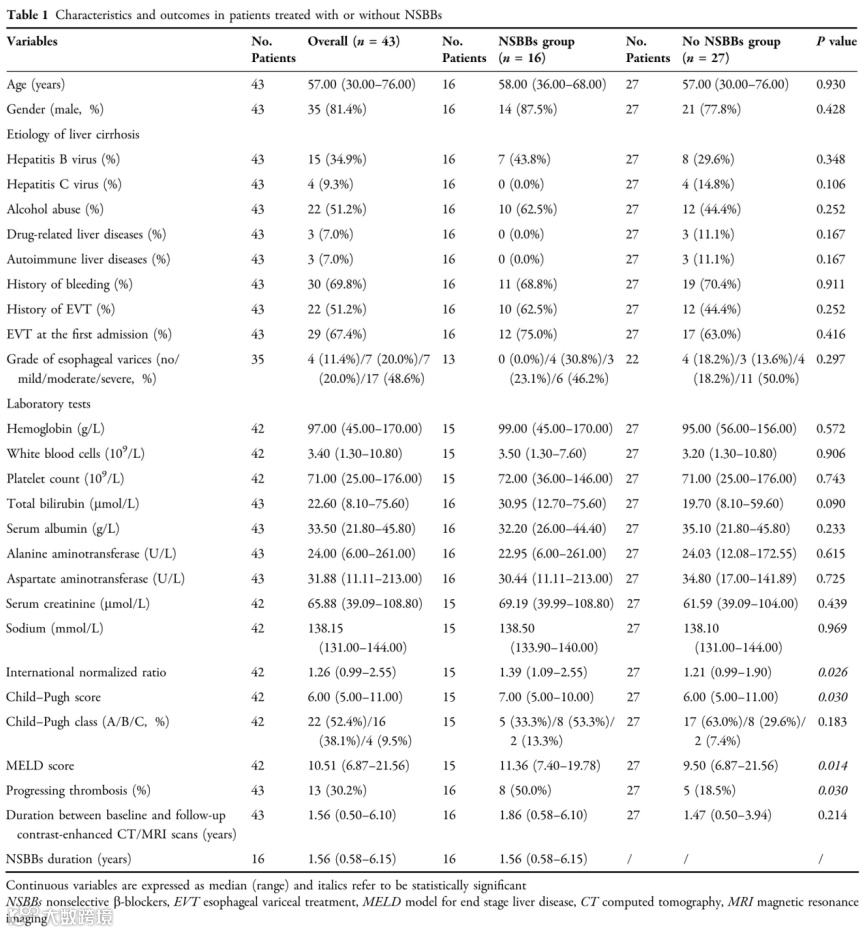
(表源自文献)
患者的中位年龄为57岁(范围:30-76岁),大部分为Child-Pugh A级(22,52.4%),中位MELD评分为10.51(范围:6.87-21.56)。NSBBs组15例患者服用普萘洛尔,中位剂量为20 mg(范围:10-40 mg);1例患者服用10个月的普萘洛尔后换为卡维地洛,中位服用持续时间为1.56年(范围:0.58-6.15年)。两组间,两次增强CT/MRI扫描间隔时间(P=0.214)、食管静脉曲张分级(P=0.297)、既往出血史(P=0.911)、既往食管静脉曲张治疗史(P=0.252)、首次入院是否接受内镜下治疗(P=0.416)等特征均无显著差异。
3、PVT动态变化
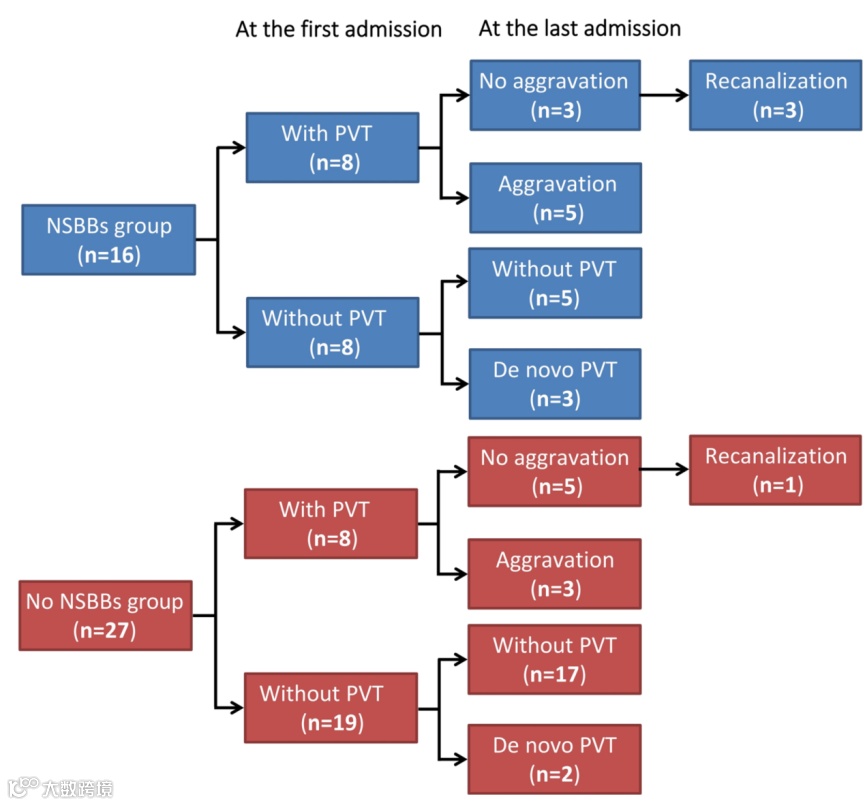
(图源自文献)
PVT进展的定义为一个复合性终点,包括既往无PVT的患者发生PVT、既往有PVT的患者PVT加重。三位对NSBBs使用不知情的医生通过增强CT/MRI扫描结果评估首次和末次入院的PVT存在和严重程度,最终得出PVT的动态变化。为规范PVT加重的定义,这项研究采用了定量评分系统。首先,根据门静脉系各血管血栓阻塞程度,附壁血栓(<50%闭塞)、部分血栓(≥50%闭塞)、完全血栓(>80%闭塞)、条索化分别计为1、2、3、4分;然后,将每例患者的得分相加,计算出累计分数。最后,计算首次和末次入院之间的分数差值,以评估PVT严重程度的动态变化。差值>0提示PVT加重;否则认为PVT未加重。
NSBBs组患者首次入院时,8例诊断为PVT,8例未诊断PVT;末次入院时,在原8例诊断为PVT的患者中,3例PVT开通、5例PVT加重;在原8例未诊断PVT的患者中,5例仍无PVT、3例新发PVT。因此,NSBBs组,共8例患者发生PVT进展。
非NSBBs组患者首次入院时,8例诊断为PVT,19例未诊断PVT。末次入院时,在原8例诊断为PVT的患者中,1例PVT开通、4例PVT未加重、3例PVT加重;在原19例未诊断PVT的患者中,17例仍无PVT、2例新发PVT。因此,非NSBBs组,共5例患者发生PVT进展。
Chen等比较了肝硬化PVT患者接受和未接受抗凝治疗的预后。16例未接受抗凝治疗的患者第二次CT扫描发现,6例患者发生血栓加重(Chen H, et al. Eur J Gastroenterol Hepatol. 2016; 28: 82-9.)。这与我们当前的研究结果一致(即8例未接受NSBBs治疗的患者中,3例发生血栓加重)。然而,Senzolo等发现,未接受抗凝治疗的肝硬化PVT患者血栓进展率为71.4%(15/21)(Senzolo M, et al. Liver Int. 2012; 32: 919-27.)。这种差异可能归因于PVT进展与肝硬化严重程度相关,如更高的MELD评分(Abdel-Razik A, et al. Eur J Gastroenterol Hepatol. 2015; 27: 585-92.)和更多的Child-Pugh B+C级患者(Violi F, et al. Intern Emerg Med. 2016; 11: 1059-66.)。
4、PVT进展
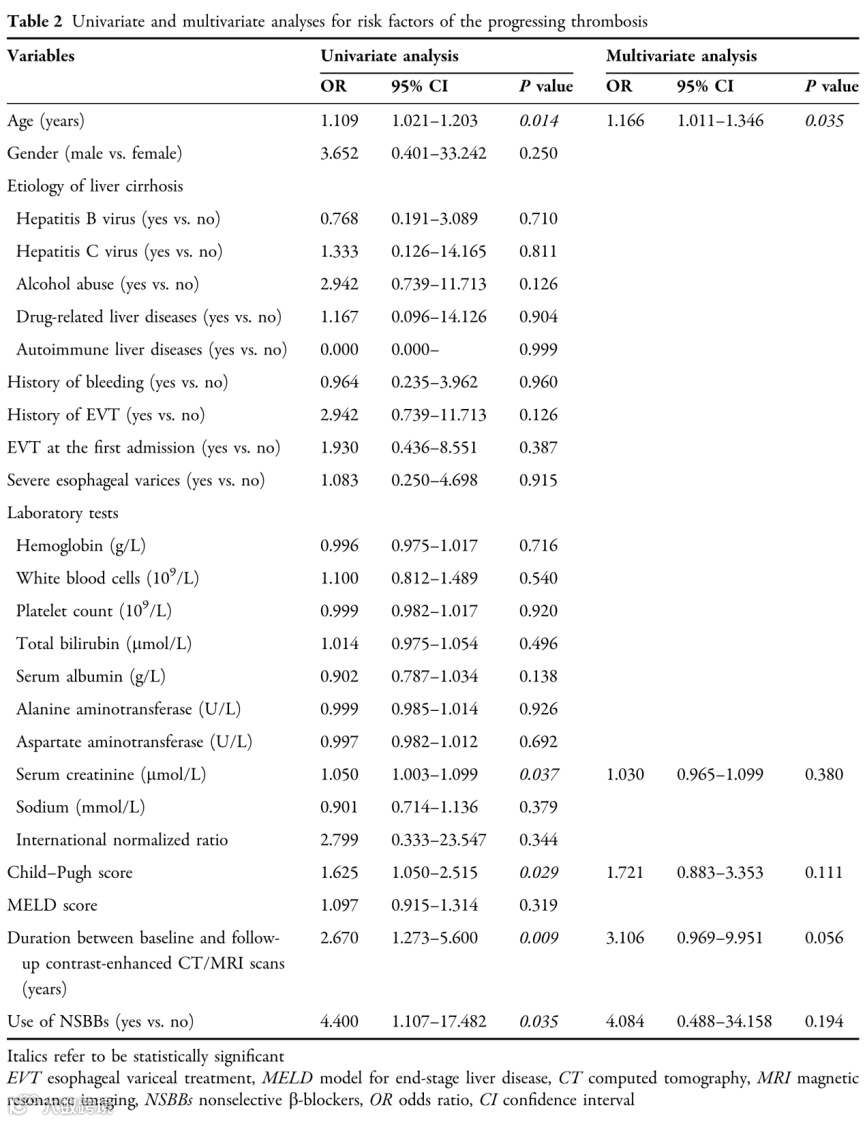
(表源自文献)
NSBBs组血栓进展率显著高于非NSBBs组(50.0% [8/16] vs. 18.5% [5/27],P=0.030)。单因素逻辑回归分析也发现,NSBBs与PVT进展显著相关(OR:4.400,95%CI:1.107-17.482,P=0.035)。然而,多因素逻辑回归分析发现,NSBBs并不是PVT进展的独立危险因素(OR:4.084,95%CI:0.488-34.158,P=0.194)。
总结
当前的研究结果增加了NSBBs与肝硬化PVT形成和/或加重相关的证据。尽管在单因素分析中二者显著相关,但我们应承认NSBBs对肝硬化PVT进展的影响可能是轻微的。未来仍需大规模、设计良好的队列研究以证实我们的研究结果。

作者简介
许向波,北部战区总医院消化内科,沈阳药科大学研究生院 在读硕士研究生。以第一/共同第一作者在SCI期刊发表文章6篇(总影响因子20.518),在国际期刊发表文章1篇,国内期刊发表文章1篇。现任Exploratory Research and Hypothesis in Medicine杂志Editorial board member和Gastroenterology Research and Practice杂志评审专家。
《国际肝病-肝脏血管病》专栏发起人及校审:
祁兴顺,北部战区总医院消化内科,副主任医师、博士、博士后,沈阳药科大学及锦州医科大学硕士生导师。中华医学会消化病学分会第十一届委员会青年委员。现任AME Medical Journal杂志Editor-in-Chief、Advances in Therapy杂志Advisory Editorial Member、Canadian Journal of Gastroenterology and Hepatology杂志Academic Editor。2019年第十二届辽宁省青年科技奖十大英才。据Scopus统计,H-index为33,总共3570次引用。

(来源:《国际肝病》编辑部)






