是一种低血容量性休克,严重失血导致细胞供氧不足。如果放任持续出血,很快就会发生死亡。引起休克的出血原因有多种,包括外伤、产妇出血、消化道出血、围手术期出血和动脉瘤破裂。
出血死亡是一个重大的全球性问题,在美国每年有60000多人死亡,估计全球每年有190万人死亡,其中150万人死于身体创伤(表1)。此外,那些经历失血性休克幸存下来的患者常有较差的功能恢复,显著增加远期死亡率。
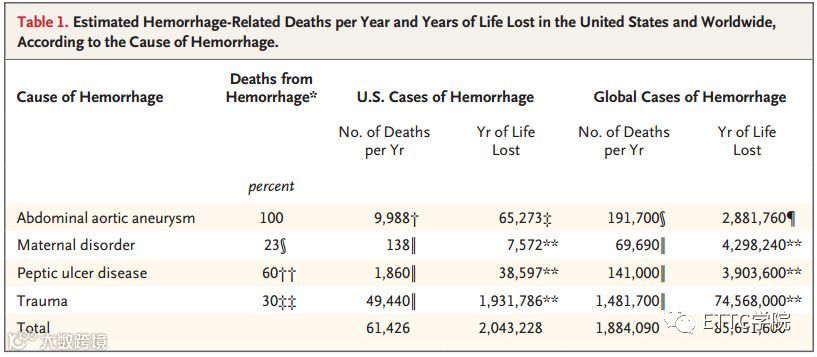
表1. 预估每年美国和全世界与出血相关的死亡人数和寿命损失年数

早期认识失血性休克和及时止血是重要的,因为从发病到死亡的中位时间是2小时。迅速控制出血原因,恢复患者的血管内容量和携氧能力,既能限制休克状态的深度和持续时间,又能偿还累积的氧债,希望能在休克不可逆转前偿还氧债。


图1. 严重出血患者生存链示意图
![]()

类似于心肌梗死、脑卒中,严重出血患者生存链在院前处置就开始了(图1)。因为可供复苏和确实有效止血的措施有限,院前急救应优先最小化进一步失血,通过大口径周围血管通路提供限制性液体复苏,并迅速转运患者到医疗机构以便提供确实的救治。


新的证据表明,如果患者能被迅速送往可以确实提供治疗的医院,止血带在肢体出血部位近端的应用能挽救生命而无截肢或肢体功能障碍的风险。基础急救和院前急救的指南现在支持当直接按压止血无效或不可能时,应用止血带。对于交界处的大出血的伤口(如腋下或腹股沟[图1 ]),当止血带不能应用时,一些新的止血敷料有一定作用。


已有大量研究对院前复苏进行评估,尤其是那些因创伤而致严重损伤的患者。延迟复苏(延迟静脉输液直到确实止血时),这一概念得到Walter B. Cannon的首先支持,对于城市创伤中心急救的躯干穿透伤患者,延迟复苏能提高生存率,原因可能是此方法避免了稀释性凝血功能障碍。复苏预后联盟发现对于钝性或穿透伤混合人群的患者,高渗盐水或高渗葡聚糖与普通生理盐水相比较,对于复苏结果没有更好的益处。同样地,白蛋白与晶体液相比也无更好的益处。在最近的一次与战斗有关的创伤患者的回顾性队列研究分析中发现,院前急救输注红细胞或血浆或两者有着明显的生存益处,一些正在进行的临床试验对普通人群使用这种方法评价其益处。目前,大多数院前急救对严重出血的患者使用少量的晶体液作为保持意识和可扪及桡动脉搏动的需要。


快速运送危重患者到能够提供救治的医院进行有效的止血是确保失血性休克不至于不可逆转的关键。系统教育和政策转变在最近缩短了转运时间,提高了战斗伤亡的存活率。在一些城市中心,“拉起就跑(scoop and run)”的理念已经延伸到允许警察在肢体任意出血伤口的近端应用止血带,转运穿透伤的患者。

《创伤后大出血与凝血病处理的欧洲指南(第五版)》(以下简称“欧洲指南”)推荐:
R1:推荐将严重创伤患者直接转送至合适的创伤中心(1B),尽量缩短受伤至出血控制之间的时间(1A)。
R2:推荐采取局部压迫以控制危及生命的出血(1A)。推荐在手术前对开放性肢体损伤使用止血带,以制止危及生命的出血(1B)。对于可疑的骨盆骨折,推荐手术前使用骨盆带,以制止危及生命的出血(1B)。
![]()

失血性休克的症状和体征,尤其是隐匿性出血源,往往不易被察觉。大多数患者,强大的代偿机制使低血压不是休克的一个敏感指标,直到患者丢失超过30%血容量(表2)。更细微指向休克的临床征象包括焦虑、呼吸急促、脉搏微弱、肢体冰冷苍白或皮肤斑驳。有助于临床医生更快识别休克患者的有前景的技术,包括代偿储备指数和能实时评估微血管床的便携式暗视野显微镜。


表2. 出血性休克严重程度分类

在最初的评估中,应该鉴别出血的潜在来源。例如呕血、便血、大量的阴道出血和腹主动脉瘤。在创伤患者中,出现休克前就有明显的肢体出血,但这些部位在严重出血后可能不再出血。另外,近端大腿和腹膜后腔可容纳大量血液,可能在最初的评估时不易显现。创伤患者的腔内出血源包括胸部、腹部和骨盆。使用胸部和骨盆的影像片快速评估这些腔,并且用创伤重点超声评估(FAST)可以指示潜在的出血部位。超声检查也可用于无创伤患者,如隐匿性腹主动脉瘤破裂、子宫出血或宫外孕破裂出血等,超声心动图可以用来评估心脏充盈和收缩能力。


对于细胞低灌注的实验室测定包括血气分析中的碱缺失和乳酸值。对严重出血患者的其它有用的实验室指标包括血红蛋白和国际标准化比值,可以用来预估大量输血的需要。应测量血小板计数和纤维蛋白原水平并恢复其正常值。电解质包括钾和钙,应该在血制品复苏过程中及早并经常测量,因为它们可能剧烈波动。最后,应识别凝血障碍,依据测量血块形成动力学的粘弹性测试,如血栓弹力图或旋转血栓弹力图,来指导持续的血液制品复苏。总之,这些实验室的检测将指示休克的严重程度、动用血库资源的需要和存在凝血障碍的类型。


虽然CT成像普遍应用在危重患者的紧急评估,但只有在出血来源仍不确定且患者的病情经过初始复苏已稳定时,才应该进行CT检查。通常情况下,在严重出血时,患者最好通过既能诊断又能治疗的快速介入处理,如手术探查、血管造影栓塞或胃肠内窥镜检查。

欧洲指南推荐:
R4:推荐临床医师应根据患者的生理状况、解剖损伤类型、致伤机制以及对初始复苏的反应,综合评估创伤出血的严重程度(1C)。建议使用休克指数(SI)来评估低血容量性休克的程度(2C)。
R7:对于躯干创伤的患者,推荐使用FAST来检查体腔的游离积液(1C)。推荐早期进行全身增强CT检查,以发现并确定受伤类型和潜在的出血来源(1B)。
R8:推荐将血清乳酸和/或碱缺失作为估计和监测出血与休克程度的敏感性指标(1B)。
![]()

成功的复苏需要积极的措施来防止进一步的氧债积累,并通过止住所有来源的出血和恢复血管内容量,尽快偿还已存在的氧债。在创伤患者中,损伤控制手术和损伤控制复苏这二个相伴的观念实现了这些目标。同样地,由于外伤以外的其它原因导致严重出血的患者,可通过快速定位、控制出血结合血制品复苏得到益处。


当患者到达医院时,作为损伤控制复苏法则的一部分,应优先恢复血管内容量并迅速控制出血(表3)。在过去的几十年里,恢复血管内容量的策略又回到了强调使用血浆、血小板、红细胞甚至全血的复苏方法。


大量输血治疗方案动用了普遍的血制品(如浓缩红细胞、血浆、血小板和冷沉淀)按预先指定的比率输注,辅以钙和氨甲环酸。这些方案为急性出血患者提供了生存益处;任何启动方案的延迟都与死亡率增加有关。多重评分系统已被设计用来帮助治疗团队识别可能需要大量输血的患者。


对临床有益的红细胞、血浆、血小板的比例还未最终确定。然而,两项前瞻性研究和系统综述表明,血浆、血小板、红细胞接近1:1:1(即6单位的血浆、1单位单采血小板[近似6单位浓缩血小板]、6单位红细胞)是安全的,可减少因创伤导致出血的短期死亡率。对于创伤以外原因出血的患者,最近的一项回顾性研究显示,血小板与红细胞的比例超过1:2时第一个48小时的死亡率降低,但血浆与红细胞这个比例未能确定益处。


表3. 损伤控制性复苏的原则

所有的这些血液制品含有抗凝的枸橼酸,健康人肝脏能够迅速代谢。然而,失血性休克患者输注大量的血液制品时,枸橼酸可以有毒性,伴随危及生命的低血钙和进展的凝血障碍。因此,大量输血时经验性的钙剂输注(如输注4单位任意血液制品后给予1克氯化钙静脉注射)应结合频繁的电解质水平检测。


等渗晶体液在早期出血的救治已使用了几十年。然而,除了短暂扩张血管内容积外,这些液体本身并治疗上的益处。当等渗晶体大量应用时,增加了并发症的风险,包括呼吸衰竭、骨筋膜室综合征(腹部和下肢)、凝血功能障碍。因此,在到达医院后的第一个6小时内限制晶体输液3升被推荐为外伤急性出血集束治疗的一部分。此限制不包括血液制品。对于前文的院前急救,目前胶体、葡聚糖或高渗盐水应用于严重出血早期救治的益处并未得到确定。


促凝止血辅助药物可用于促进出血患者血栓形成,如活化的重组凝血因子VII、氨甲环酸、凝血酶原复合物和纤维蛋白原。除外正在服用华法林的患者,对那些有凝血酶原复合物使用指征的、血友病患者、活化重组凝血因子VII或氨甲环酸使用指征的患者,使用这些药物被认为是标签外的用法。潜在的益处是减少大量输血的需要,甚至降低死亡率。然而,必须平衡潜在的血栓并发症,反常性出血和多器官衰竭的风险。因此,应基于对原始研究和现行指南的仔细诠释来对创伤患者使用这些药物。正在进行的研究应该弄清楚这些药物在急性出血患者中的合理使用。目前,当大量输血治疗方案启动是时,我选择的止血辅剂是氨甲环酸。在患者有失血性休克时,加用血管加压素是另一种治疗方法。

欧洲指南推荐:
R12:对于没有脑损伤的患者,在受伤后的早期阶段推荐实施允许性低血压策略,目标为收缩压80-90mmHg(MAP 50-60mmHg),直到大出血停止(1C)。对于严重创伤性脑损伤的患者(GCS≤8分),推荐MAP≥80mmHg(1C)。
R13:推荐使用限制性容量复苏策略以达到目标血压,直到出血得到控制(1B)。
R14:对于危及生命的低血压,除了液体之外,推荐给予血管加压药以维持目标血压(1C)。如果存在心肌功能不全,推荐给予正性肌力药(1C)。
R15:对于创伤出血引起的低血压,推荐使用等渗晶体液进行初始的液体复苏(1A)。推荐使用平衡电解质溶液,避免使用生理盐水(1B)。对于严重颅脑损伤的患者,推荐避免使用乳酸林格氏液等低渗液体(1B)。由于对凝血功能有不良影响,推荐限制使用人工胶体液(1C)。
R16:推荐血红蛋白的目标值为70-90g/L(1C)。
R17:为优化凝血功能,推荐早期采取措施以减少体热丢失,对低体温患者进行加温以达到并维持正常体温(1C)。
![]()

所有严重出血患者需要及时、确实的止血以确保生存(表2)。拖延止血时间与骨盆骨折、腹主动脉瘤破裂或消化道出血患者输血需求增加、死亡率增加或两者增加均相关联。创伤所致急性躯干出血患者应在急诊室停留10分钟以内进行初步诊断和复苏,以降低死亡风险。肢体出血患者经证实需要应用止血带者,应迅速转移至手术室进行血管探查。对于躯干多处出血的患者,重要的是要识别开始时最严重出血的伤口,这是因为若手术探查始于次要出血的伤口会增加死亡率。辅助诊断如胸腔闭式引流术和超声重点评估创伤对病情不适合CT检查的患者,有助于确保合理的手术顺序。单纯腹部或盆腔出血的患者可以受益于暂时的主动脉血管内堵塞措施,减缓出血。

![]()

在最初的复苏和确实的止血后,应评估患者继续出血的迹象、未偿还的氧债、贫血、凝血障碍、电解质紊乱和其它过度复苏或复苏不足的后遗症(图1)。床边超声心动图可用于重症监护医师评估血管内容量和心功能。血栓弹力图或旋转血栓弹力图可以用来确定需要进一步纠正的凝血功能异常。有症状的贫血也应该得到纠正,以恢复血管内容量和偿还残余的氧债。接近正常范围的乳酸和碱剩余值表明患者正在正确的复苏和不太可能持续出血。


注:本欧洲指南的推荐分级是基于GRADE标准,其中1级代表推荐,2级代表建议;而A、B、C则反映证据的级别分别从高到低。
(本文选译自Jeremy WC, et al. N Engl J Med 2018;378:370-9及部分摘自Spahn DR, et al. Critical care 2019;23:98)
欢迎扫码关注ETTC学院公众号,了解最新创伤急诊资讯



